Определение дозы инсулина. Доза инсулина – правила коррекции доз
Обычно используют для понижения уровня глюкозы специальные таблетки.
Но иногда медикамента становится недостаточно, и приходится частично либо полностью переходить на инсулин.
Эндокринное нарушение негативно отражается на всех системах человеческого организма. Снизить риск появления осложнений можно путем поддержания концентрации сахара в пределах нормы. Для этого полезно знать, как рассчитать дозировку инсулина.
Схема инсулинотерапии у диабетиков
- однократная препаратом длинного либо промежуточного действия;
- двукратная промежуточным средством;
- двукратная коротким и промежуточным ;
- трехкратная инсулином продленного и быстрого действия;
- базис-болюсная.
В первом случае инъекционный препарат вводится в суточной дозе утром перед приемом завтрака.
Терапия по такой схеме не повторяет естественный процесс продукции инсулина поджелудочной. Кушать нужно трижды в день: легкий завтрак, обильный ланч, сытный обед и малый ужин. Состав и количество еды соотносится с уровнем .
При таком лечении часто возникают днем и ночью. Схема не подходит для диабетиков первого типа. Пациентам с патологией второго вида параллельно с инъекциями стоит принимать сахароснижающие таблетки.
 Двукратная инсулинотерапия промежуточным лекарственным средством предполагает введение препарата перед завтраком и ужином.
Двукратная инсулинотерапия промежуточным лекарственным средством предполагает введение препарата перед завтраком и ужином.
Суточную дозировку делят на два раза в пропорции 2 к 1. Плюс схемы в низком риске гипогликемии. Недостатком считается привязанность схемы к режиму и рациону питания.
Больной должен кушать не меньше 4-5 раз. Двукратная инъекция гормона поджелудочной железы промежуточного и короткого действия считается самой оптимальной и взрослых. Медикамент вводят утром и вечером.
Суточная доза зависит от приема еды, физической нагрузки. Минус схемы в жестком режиме питания: при отклонении от графика на 30 минут происходит резкое снижение инсулина, появляются .
Трехкратное введение пролонгированного и короткого инсулина предполагает инъекции утром, днем и вечером.Перед завтраком пациенту нужно делать укол длительного и короткого препарата, перед обедом – короткого, перед ужином – пролонгированного.
Базис-болюсная схема максимально приближена к естественной выработке инсулина. Суммарную дозировку делят на две части: на первую половину приходится короткий, а на вторую – пролонгированный тип препарата.
2/3 продленного гормона вводят утром и днем, 1/3 – вечером. Благодаря использованию малых дозировок риск гипогликемии минимальный.
На сколько 1 единица инсулина снижает сахар в крови?
Медиками установлено, что единица инсулина уменьшает уровень гликемии на 2 ммоль/л. Значение было получено экспериментальным путем и является усредненным.
Например, у некоторых диабетиков единица препарата может уменьшать сахар на несколько ммоль/л. Многое зависит от возраста, веса, рациона питания, физической активности пациента, используемого препарата.

Инсулин Апидра
Например, на детей, худощавых мужчин и женщин, которые подвергаются значительным физическим нагрузкам, лекарственное средство действует больше. Медикаменты отличаются по силе: ультракороткий Апидра, и в 1,7 раза сильнее короткого Актрапида.
Влияет также тип болезни. У инсулиннезависимых людей единица гормона способна понижать глюкозу сильнее, нежели у пациентов с инсулинозависимым типом болезни. Это объясняется тем, что у людей со вторым видом диабета поджелудочная железа в небольшом количестве продуцирует инсулин.
Как рассчитать дозу укола инсулина при сахарном диабете?
Диабетики должны держать уровень сахара в районе 4,6-5,2 ммоль/л. Поэтому нужно уметь определять дозу инъекционного инсулина.
 На расчет влияют такие факторы:
На расчет влияют такие факторы:
- форма патологии;
- длительность течения;
- наличие осложнений ( , почечная недостаточность);
- прием дополнительных сахаропонижающих компонентов.
Расчет дозировки при СД 1 типа
При такой форме болезни инсулин не синтезируется поджелудочной. Поэтому среднесуточную дозу рекомендуется делить между препаратами пролонгированного (40-50%) и короткого (50-60%) действия.
Примерное количество инсулинового средства рассчитывается в зависимости от массы тела и выражается в единицах (ЕД). Если имеются лишние килограммы, тогда коэффициент снижают, а если существует недостаток веса – увеличивают на 0,1.
Суточная потребность в инсулине приведена ниже:

- для тех, у кого диабет диагностирован недавно, норма составляет 0,4-0,5 ЕД/кг;
- для болеющих более года – 0,6 ЕД/кг;
- для людей с длительностью болезни больше года и с неустойчивой компенсацией – 0,7 ЕД/кг;
- в состоянии – 0,9 ЕД/кг;
- – 0,8 ЕД/кг.
Расчет дозы при СД 2 типа
Диабетикам второго типа колют продленный инсулин.Препарат короткого действия подключается тогда, когда поджелудочная железа полностью истощена.
Для людей с недавно выявленным эндокринологическим нарушением начальная дозировка лекарства составляет 0,5 ЕД/кг. Дальше осуществляется коррекция на протяжении двух дней.
Подбор дозировки для ребенка и подростка
 Детям, которые столкнулись с хронической впервые, эндокринологи в сутки назначают 0,5 ЕД/кг.
Детям, которые столкнулись с хронической впервые, эндокринологи в сутки назначают 0,5 ЕД/кг.
В случае декомпенсации и отсутствия секреции гормона поджелудочной железой назначают 0,7-0,8 ЕД/кг. При устойчивой компенсации наблюдается снижение потребности в инсулине до 0,4-0,5 ЕД/кг.
Вычисление дозы инсулиновых препаратов для беременных
 Определение оптимальной дозы для важно не только для самой женщины, но и для ее малыша. В первые 13 недель рекомендуется колоть 0,6 ЕД/кг, с 14 по 26 – 0,7 ЕД/кг, с 27 по 40 – 80 ЕД/кг.
Определение оптимальной дозы для важно не только для самой женщины, но и для ее малыша. В первые 13 недель рекомендуется колоть 0,6 ЕД/кг, с 14 по 26 – 0,7 ЕД/кг, с 27 по 40 – 80 ЕД/кг.
Большая часть суточной дозы должна вводиться перед завтраком, а остальная – вечером.
Если родоразрешение планируется проводить при помощи кесарева сечения, тогда в день операции уколы инсулина не делают.
Подобрать дозу самостоятельно сложно. Поэтому лучше, чтобы это делал доктор в условиях стационара.
Таблица примеров правильного дозирования инъекций
Чтобы более наглядно понять, как правильно вычислять дозу инсулина, в таблице ниже приведены примеры:
| Характеристика человека | Оптимальная дозировка | |
| Мужчина 70 кг, болеет диабетом первого типа 6,5 лет, худощавый, имеет хорошую компенсацию | Суточная потребность = 0,6 ЕД х 70 кг = 42 ЕД | продленный инсулин 50% от 42 ЕД = 20 ЕД (12 ЕД перед завтраком и 8 на ночь) |
| короткий препарат = 22 ЕД (8-10 единиц утром, 6-8 в обед, 6-8 перед ужином) | ||
| Мужчина 120 кг, диабет первого типа 8 месяцев | Суточная потребность = 0,6 ЕД х 120 кг = 72 ЕД | продленный инсулин 50% от 72 ЕД = 36 ЕД (20 единиц перед завтраком и 16 на ночь) |
| короткий препарат = 36 ЕД (16 единиц утром, 10 в обед, 10 перед ужином) | ||
| Женщина 60 кг, диагноз диабет второго типа поставлен меньше года назад | Суточная потребность = 0,4 ЕД х 60 кг = 24 ЕД продленного инсулина (14 единиц утром и 10 вечером) | |
| Мальчик 12 лет, вес 37 кг, заболел недавно, компенсация устойчивая | Суточная потребность = 0,4 ЕД х 37 кг = 14 ЕД продленного препарата (9 единиц перед завтраком и 5 перед ужином) | |
| Беременная, 10 недель, вес 61 кг | Суточная потребность = 0,6 х 61 кг = 36 ЕД продленного инсулина (20 единиц утром и 16 вечером) | |
Как определить, за сколько времени до еды делать инъекцию?
 То, за сколько времени вводить инсулин, зависит от типа препарата. Например, медикаменты ультракороткого действия начинают снижать сахар уже спустя 10 минут.
То, за сколько времени вводить инсулин, зависит от типа препарата. Например, медикаменты ультракороткого действия начинают снижать сахар уже спустя 10 минут.
Поэтому укол нужно делать за 10-12 минут до еды. Короткий инсулин используют за 45 минут до приема пищи .
Действие пролонгированного средства развивается медленно: его колют за час до завтрака или ужина. Если не соблюдать указанный временной интервал, тогда может начаться гипогликемия. Для купирования приступа требуется скушать что-то .
Организм каждого человека индивидуален и по-разному воспринимает инсулин. Поэтому лучше определять свой временной промежуток между инъекцией и приемом еды.
Видео по теме
О правилах расчета разовой и суточной доз инсулина для диабетика:
Таким образом, диабетику для хорошего самочувствия и предупреждения развития необходимо знать, как правильно рассчитать количество вводимого инсулина.
Потребность в данном гормоне зависит от веса, возраста, срока и тяжести течения патологии. В сутки взрослым мужчинам и женщинам следует колоть не больше 1 ЕД/кг, а детям – 0,4-0,8 ЕД/кг.
Если целевые значения гликемии не достигаются, прежде всего выясните, нет ли погрешностей в выполнении назначений врача. Соблюдается ли техника проведения инъекций инсулина, не просрочен ли препарат, вовремя ли делаются уколы и принимается пища, правильно ли набираются в шприц дозы?
А может, у вас появились какие-то дополнительные проблемы, например была стрессовая ситуация? Вы не болели ОРЗ? Не снизилась резко или, наоборот, не увеличилась ли физическая активность? Может быть, вы перестали контролировать свое питание?
Бывает даже так , что пациент (особенно это свойственно подросткам) сознательно вводит инсулин в неадекватных дозах, чтобы, ухудшив свое состояние, добиться от близких каких-то своих целей. На эти вопросы надо обязательно ответить, и только после устранения всех возможных погрешностей приступать к изменению доз инсулина.
Правило второе
Убедившись, что вы все делаете правильно, а желаемого результата нет, решите, какой из видов инсулина ответствен за повышенный или пониженный сахар. Если имеет место повышенное или пониженное значение гликемии натощак, проблема в «продленном» инсулине, который вводили накануне вечером, если изменены показатели после еды - требуют пересмотра в первую очередь дозы «короткого» инсулина.
Правило третье
Если нет тяжелых эпизодов гипогликемии, торопиться менять дозу «продленного» инсулина не нужно. Чтобы понять, почему уровень сахара не держится на желаемом уровне, необходимо 2-3 дня. Поэтому коррекцию дозы «продленного» инсулина принято проводить один раз в 3 дня.
Правило четвертое
Если причина декомпенсации в «коротких» инсулинах, их дозу можно менять чаще (даже каждый день) - по результатам самостоятельного контроля гликемии. Если сахар перед едой высокий, увеличьте дозу из расчета, что 1 единица инсулина снижает уровень глюкозы примерно на 2 ЕД ммоль/л - это вы отработали сегодняшнюю дозу (провели экстренную корректировку). Чтобы гипергликемия не повторилась в это же время завтра, в плановом порядке оттитруйте дозу, конечно, при условии, что на соответствующий прием пищи будет такое же число углеводных единиц.
Правило пятое
Меняйте дозу очень аккуратно
- не более чем на 1-2, максимально 3-4 ЕД, с последующим тщательным контролем глюкозы крови. Если гипергликемия остается высокой, лучше через 2 часа повторить введение 2-4 ЕД «короткого» инсулина. Спешить с увеличением доз не следует, ведь вы уже знаете, что резкое снижение уровня сахара намного опаснее высоких, но стабильных показателей (конечно, если нет кетоза, но это мы уже обсудили, когда говорили об осложнениях диабета).
В некоторых статьях есть рекомендации при гипергликемии выше 18 ммоль/л добавить к плановой дозе «короткого» инсулина еще 12 единиц (!).
Давайте посчитаем. 1 единица инсулина снижает уровень глюкозы в крови на 2 ммоль/л. Умножим 2 на 12 и получим 24 ммоль/л А ведь есть еще и плановая доза «короткого» инсулина. Что же в итоге мы получим? Тяжелейшую гипогликемию, вне всякого сомнения. Если сахар так высок - больше 18 ммоль/л, лучше уж добавить к плановой дозе 2-4 ЕД проверить сахар через 1,5-2 часа и, если показатель остался на прежнем уровне, сделать дополнительную «подколку» 3-4 ЕД того же «короткого» инсулина. Через 1-1,5 часа нужно будет снова посмотреть сахар.
Если опять ничего не изменилось, правильнее всего побыстрее обратиться к врачу. Только в том случае, если медицинская помощь недоступна (пациент находится в каком-нибудь очень удаленном от больницы месте), можно попробовать в дальнейшем самостоятельно делать дополнительные инъекции «короткого» инсулина из расчета 0,05 ЕД на 1 кг веса за час.
Например, вес пациента - 80 кг. 0,05 умножим на 80 и получим результат - 4 ЕД. Такую дозу можно вводить 1 раз в час подкожно, при условии, что и уровень сахара в крови также будет определяться каждый час. Если скорость снижения гликемии станет больше, чем 4 ммоль/л за час, нужно прекратить «подколки» и продолжать каждый час определять сахар крови. В любом случае, суммарная разовая доза «короткого» инсулина не должна быть больше 14-16 ЕД (плановая плюс корректирующая). При необходимости дополнительную инъекцию «короткого» инсулина можно сделать и в 5-6 часов утра.
Правило шестое
Пока не отлажены дозы инсулина, число хлебных единиц, получаемых на завтрак, обед и ужин, должно оставаться постоянным изо дня в день.
Позволить себе более свободный рацион и режим дня можно только после того, как дозы отработаны и достигнуты целевые значения гликемии.
Правило седьмое
Если сахар не очень высокий (не больше 15-17 ммоль/л), одномоментно меняйте дозу лишь одного инсулина, например «продленного». Подождите три дня, в течение которых проверяйте уровень сахара; если он постепенно снижается, приближаясь к целевому, изменять дозу «короткого» инсулина, возможно, не придется. Если при этом в течение суток, в том числе после еды, сахар все равно зашкаливает, 1-2 единицы «короткого» инсулина добавить все-таки нужно. Или наоборот, оставьте дозу «продленного» инсулина прежней, а вот «короткий» отрегулируйте, но опять-таки понемногу - 1-2 единицы, максимум 3 (это зависит от уровня глюкозы в крови перед едой).
Обязательно проверяйте его после еды (через 1-2 часа, в зависимости от времени наивысшей активности - пика действия - данного вида «короткого» инсулина).
Правило восьмое
Прежде всего нормализуйте дозы, которые вызывают гипогликемию.
Правило девятое
Если уровень сахара повышен круглосуточно, сначала постарайтесь убрать наибольшее значение. Разница в показателях в течение суток маленькая - не выше 2,8 ммоль/л? Тогда сначала нормализуйте утренние цифры. Например, если натощак сахар в крови 7,2 ммоль/л, а через 2 часа после еды - 13,3 ммоль/л, первой поменяйте дозу «короткого» инсулина Натощак сахар 7,2 ммоль/л, а после еды - 8,9 ммоль/л? Потихоньку откорректируйте дозу «продленного» инсулина, а уже потом, если понадобится, возьметесь за «короткий».
Правило десятое
Если общая доза инсулина в течение суток составляет больше 1 единицы на 1 кг массы тела, вероятнее всего, имеет место передозировка инсулина. При хроническом избытке вводимого инсулина развивается синдром хронической передозировки частые эпизоды гипогликемии сменяются резким подъемом сахара до высоких значений, аппетит повышен и, несмотря на декомпенсацию диабета, вес пела не снижается, а наоборот, увеличивается.
Кроме того, проявлением передозировки вечернего инсулина может стать феномен Сомоджи, когда в ответ на ночную гипогликемию к утру развивается гипергликемия, что часто влечет за собой ошибочное увеличение вечерней дозы инсулина и только усугубляет тяжесть состояния. Повышение сахара при феномене Сомоджи может сохраняться в течение 72 часов, а в редких случаях даже приводить к кетоацидозу.
Правило одиннадцатое
Если вы не способны распознавать гипогликемические состояния, целевое значение сахара в крови нужно повысить.
Помимо коррекции доз инсулина необходимо также пересмотреть питание и физическую активность. Если часты гипогликемии, надо откорректировать получение углеводов: добавить промежуточный перекус или увеличить их объем на завтрак, обед или ужин (предпочтительнее все-таки дополнительный полдник).
Что касается физической активности, ее в этом случае следует несколько уменьшить. А вот если уровень сахара стабильно высок, надо, наоборот, уменьшить получение углеводов во время основных приемов пищи и более энергично заняться физкультурой. Совсем отменять промежуточные перекусы или полдники, пожалуй, не стоит - это может усилить колебания гликемии.
Интенсифицированная схема лечения инсулинами
всем хороша, но у некоторых пациентов она может быть неприменима. Так, например, люди преклонною возраста или имеющие ограниченные возможности самообслуживания не смогут самостоятельно определить необходимое изменение дозы и правильно сделать инъекцию. То же самое можно сказать о тех, кто страдает психическими заболеваниями или имеет низкий уровень образования.
Невозможен этот метод и для тех пациентов, у которых нет возможности самостоятельно измерять уровень глюкозы крови, хотя в настоящее время глюкометры стали настолько доступны, что такие проблемы очень редки. Ничего не получится с интенсифицированным методом у недисциплинированных людей. Ну и, конечно, он невозможен, если человек категорически отказывается от частых инъекций и взятия капли крови из пальца. В таких случаях используют традиционную схему инсулинотерапии.
При традиционном режиме 2 раза в день в строго фиксированное время
- перед завтраком и перед ужином - вводят одни и те же дозы инсулинов «короткого» и «продленного» действия. Именно при такой схеме терапии допускается самостоятельно смешивать в одном шприце инсулины короткого и среднего действия. При этом сейчас на смену таким «кустарным» смесям пришли стандартные комбинации из «коротких» и «средних» инсулинов. Метод удобен и прост (пациенты и их родственники легко понимают, что они должны делать), а кроме того, требует небольшого числа инъекций. И контроль гликемии можно проводить реже, чем при интенсифицированной схеме, - достаточно будет делать это 2-3 раза в неделю.
Этим он и хорош для одиноких пожилых людей и пациентов с ограниченными возможностями в самообслуживании.
К сожалению, добиться более или менее полной имитации естественной секреции инсулина и, следовательно, хорошей компенсации диабета таким путем невозможно. Человек вынужден жестко придерживаться получения того количества углеводов, которое было определено ему в соответствии с подобранной дозой инсулина, принимать пищу всегда строго в одно и то же время, неукоснительно соблюдать режим дня и физических нагрузок. Промежуток между завтраком и ужином должен быть не более 10 часов. Для людей, ведущих активный образ жизни, этот вариант терапии категорически не подходит, но поскольку он существует и им пользуются, поговорим о нем подробнее.
Вы уже знаете о существовании стандартных комбинированных препаратов, которые состоят из смеси «короткого» и «продленного» инсулина.
Обратите внимание – почти в каждом названии комбинированного инсулина есть указание «микс», что означает смесь, либо «комб» – это сокращение от слова «комбинированный». Могут быть просто заглавные буквы «К» или «М». Это специальная маркировка инсулинов, нужная для того, чтобы не спутать обычные формы со смесями.
Наряду с этим на каждом флаконе обязательно имеется цифровое обозначение, соответствующее долям «короткого» и «продленного» инсулина Возьмем, например, «Хумалог Микс 25»: хумалог - собственно название инсулина, микс - указание на то, что это смесь «короткого» и «продленного» хумалога, 25 - доля «короткого» инсулина в данной смеси составляет 25%, а доля «продленного», соответственно, оставшиеся 75%.
НовоМиксе 30
В НовоМиксе 30
доля «короткого» инсулина будет 30%, а «продленного» - 70%.
Как всегда, суточную дозу инсулина должен определить врач. Далее 2/3 дозы вводят перед завтраком, а 1/3 - перед ужином. При этом утром доля «короткого» инсулина будет составлять 30-40%, а доля «продленного», соответственно, - 70-60%. Вечером «продленный» и «короткий» инсулин вводят, как правило, поровну, поэтому в наличии должны быть по крайней мере два варианта смесей, например 30/70 и 50/50.
Конечно, для каждого вида смеси нужны отдельные шприц-ручки. Наиболее востребованными являются смеси, в которых содержится 30% короткого инсулина (НовоМикс 30, Микстард НМ30, Хумулин М3 и тд
.). Вечером лучше пользоваться смесями, в которых соотношение «короткого» и «продленного» инсулина близко к единице (НовоМикс 50, Хумалог Микс 50). С учетом индивидуальной потребности в инсулине могут понадобиться и смеси с соотношением препарата 25/75 и даже 70/30.
Пациентам с диабетом 1-го типа
вообще не рекомендуется применять традиционную схему инсулинотерапии, но уж если приходится это делать, удобнее пользоваться комбинациями с большим объемом «короткого» инсулина При диабете 2-го типа, наоборот, оптимальны смеси с преобладанием «продленного» инсулина (его может быть 70-90%).
Начало, пик и продолжительность действия стандартных смесей инсулинов
зависят не только от вводимой дозы (как и у всех других форм), но и от процентного содержания в них «короткого» и «продленного» инсулина: чем больше в смеси первого, тем раньше начинается и раньше заканчивается ее действие, и наоборот. В инструкции к каждому флакону эти параметры - концентрация содержащихся инсулинов - всегда указаны. На них вы и ориентируйтесь.
Что касается пиков действия, их два:
один относится к максимальному действию «короткого» инсулина, второй - «продленного». Они тоже всегда указаны в инструкции. В настоящее время создан смешанный инсулин НовоМикс 30 пенфилл, состоящий из «ультракороткого» аспарта (30%) и «продленного» аспарта протамина кристаллического (70%). Аспарт - это аналог человеческого инсулина Его ультракороткая часть начинает действовать через 10-20 минут после введения, пик действия развивается через 1 -4 часа, а продленная часть «работает» до 24 часов.
НовоМикс 30 можно вводить 1 раз в сутки непосредственно перед едой и даже сразу после приема пищи.
При использовании НовоМикса 30 эффективнее снижается гликемия после еды
и, что очень важно, одновременно уменьшается частота гипогликемических состояний, а это позволяет улучшить контроль за течением диабета в целом. Данный препарат особенно хорош при диабете 2-го типа, когда ночную гликемию можно контролировать таблетированными препаратами.
Мы уже говорили о том, что использование фиксированных смесей инсулинов не позволяет тщательно контролировать гликемию. Во всех случаях, когда только возможно, предпочтение следует отдать интенсифицированной схеме лечения.
При этом в последние годы все шире используется особый метод введения инсулинов - постоянная подача в течение суток - малыми дозами. Делают это с помощью инсулиновой помпы.
Сахарный диабет – это заболевание, при котором в организме человека определяется абсолютная или относительная недостаточность гипогликемического гормона.
Этот гормон играет важную роль в организме человека, но основной его функцией является снижение сахара в крови.
Больным сахарным диабетом 1 типа назначаются пожизненные инъекции инсулина.
Люди, страдающие диабетом 2 типа, долгое время могут ограничиваться приемом таблетированных препаратов. Инъекции назначаются им в случае декомпенсации заболевания и появления осложнений.
Физиологические основы инсулинотерапии
Современная фармакология создает полные аналоги человеческого гормона. К ним относится свиной и инсулин, разработанный генной инженерией. В зависимости от времени действия, лекарства делятся на короткие и ультракороткие, длительные и сверхдлительные. Также существуют препараты, в которых смешиваются гормоны короткого и продленного действия.
Люди, страдающие диабетом 1 типа, получают 2 вида инъекций. Условно их называют «базовым» и «коротким» уколом.

1 вид назначается из расчета 0,5-1 единица на килограмм в сутки. В среднем получается 24 единицы. Но на самом деле дозировки могут значительно отличаться. Так, например, у человека, который только недавно узнал о своей болезни и начал колоть гормон, дозировки снижены в несколько раз.
Это называется «медовый месяц» диабетика. Инъекции улучшают функцию поджелудочной железы и оставшиеся здоровыми бета-клетки начинают выделять гормон. Длится это состояние от 1 до 6 месяцев, но при соблюдении назначенного лечения, диеты и физических нагрузок «медовый месяц» может продлиться и более длительный период. Короткий инсулин колют перед основными приемами пищи.
Сколько единиц ставить перед едой?
Для правильного расчета дозы необходимо предварительно посчитать, сколько ХЕ в приготовленном блюде. Короткие инсулины колются из расчета 0,5-1-1,5-2 единицы на одну ХЕ.
Важно понимать, что организм каждого человека индивидуален и у каждого своя потребность. Считается, что утром дозы должны быть больше чем вечером. Но определить это можно, только наблюдая за своими сахарами. Каждый диабетик должен бояться передозировки. Она может привести к гипогликемической коме и смерти.
При впервые выявленном заболевании, человека госпитализируют в эндокринологическое отделение, где знающие доктора подбирают необходимые дозы. Но оказавшись дома, дозировка, назначенная врачом, может оказаться недостаточной.
Именно поэтому каждый пациент обучается в школе диабета, где ему рассказывают о том, как рассчитать лекарство и правильно подобрать дозу по хлебным единицам.

Расчет доз при диабете
Для того чтобы правильно подобрать дозы препарата, нужно вести дневник самоконтроля.
В нем указывается:
- уровень гликемии до и после приема пищи;
- съеденные хлебные единицы;
- введенные дозы.
С помощью дневника разобраться с потребностью в инсулине не составит труда. Сколько единиц колоть, должен знать сам больной, методом проб и ошибок определять свои потребности. В начале заболевания нужно чаще созваниваться или встречаться с эндокринологом, задавать вопросы и получать ответы. Только так можно компенсировать свою болезнь и продлить жизнь.
Диабет 1 типа
При данном типе заболевания «база» колется 1 – 2 раза в сутки. Зависит это от выбранного препарата. Некоторые действуют 12 часов, а другие — целые сутки. Среди коротких гормонов чаще используют Новорапид и Хумалог.
У Новорапида действие начинается через 15 минут после инъекции, через 1 час он достигает своего пика, то есть максимального гипогликемического эффекта. А через 4 часа прекращает свою работу.
Хумалог начинает действовать через 2-3 минуты после инъекции, достигает пика через полчаса и полностью прекращает свое действие через 4 часа.
Видео с примером расчета доз:
Диабет 2 типа
Долгое время больные обходятся без инъекций, это связано с тем, что поджелудочная железа вырабатывает гормон самостоятельно, а таблетки повышают чувствительность тканей к нему.
Несоблюдение диеты, лишний вес, курение приводят к более быстрому поражению поджелудочной железы, и у больных развивается абсолютная инсулиновая недостаточность.
Другими словами, поджелудочная железа перестает вырабатывать инсулин и тогда больным необходимо уколы.
 На начальных стадиях заболевания пациентам назначается только базальные инъекции.
На начальных стадиях заболевания пациентам назначается только базальные инъекции.
Люди колют его 1 или 2 раза в сутки. И параллельно с инъекциями принимают таблетированные препараты.
Когда «базы» становится недостаточно (у пациента часто обнаруживается высокий сахар в крови, появляются осложнения – падение зрения, проблемы с почками), ему назначают гормон короткого действия перед каждым приемом пищи.
В этом случае они также должны прослушать курс школы диабета по расчету ХЕ и правильному подбору доз.
Режимы инсулинотерапии
Существует несколько режимов дозирования:
- Одна инъекция – такой режим чаще назначается больным сахарным диабетом 2 типа.
- Режим многократных инъекций используется при диабете 1 типа.
Современными учеными установлено, что более частые инъекции имитируют работу поджелудочной железы и более благоприятно сказывается на работе всего организма в целом. С этой целью была создана инсулиновая помпа.
 Это специальный насос, в который вставляется ампула с коротким инсулином. От нее к коже человека прикрепляется микроигла. Помпе задается специальная программа, по которой ежеминутно под кожу человеку попадает инсулиновый препарат.
Это специальный насос, в который вставляется ампула с коротким инсулином. От нее к коже человека прикрепляется микроигла. Помпе задается специальная программа, по которой ежеминутно под кожу человеку попадает инсулиновый препарат.
Во время приема пищи человек устанавливает необходимые параметры, и помпа самостоятельно введет необходимую дозу. Инсулиновая помпа – это отличная альтернатива постоянным инъекциям. К тому же сейчас существует помпы, которые могут измерять уровень сахара в крови. К сожалению, сам аппарат и ежемесячные расходные материалы имеют высокую цену.
Всем диабетикам государство дает специальные шприц-ручки для инъекций. Есть шприц-ручки одноразовые, то есть после окончания инсулина она выбрасывается и начинается новая. В многоразовых ручках меняется картридж с лекарством, и ручка работает дальше.
Шприц-ручка имеет несложный механизм. Для того чтобы начать использовать ее, нужно вставить в нее инсулиновый картридж, одеть иглу и набрать необходимую дозу инсулина.

Ручки бывают детские и взрослые. Разница заключается в том, что у детских ручек инсулиновый шаг 0,5 единиц, а у взрослых 1 единица.
Инсулин нужно хранить на дверце холодильника. Но шприц, которым вы пользуетесь ежедневно в холодильнике лежать не должен, так как холодный гормон меняет свои свойства и провоцирует развитие липодистрофии – частого осложнения инсулинотерапии, при котором в местах инъекций образуются шишки.
В жаркое время года, также как и в холодное, нужно прятать свой шприц в специальный фриочехол, который защищает инсулин от переохлаждения и перегрева.
Правила введения инсулина
Выполнять саму инъекцию несложно. Для короткого инсулина чаще используется живот, а для длинного (базового) — плечо, бедро или ягодица.
Лекарство должно попасть в подкожный жир. При неправильно выполненной инъекции, возможно развитие липодистрофии. Игла вводится перпендикулярно кожной складке.
Алгоритм введения шприц ручкой:
- Вымыть руки.
- На напорном кольце ручки набрать 1 единицу, которая выпускается в воздух.
- Набор дозы проводится строго по назначению врача, изменение доз должно быть согласовано с эндокринологом. Набирается нужное количество единиц, делается кожная складка. Важно понимать, что в начале болезни даже незначительная прибавка единиц может стать смертельной дозой. Именно поэтому необходимо часто измерять сахар в крови и вести дневник самоконтроля.
- Далее необходимо надавить на основание шприца и ввести раствор. После введения лекарства складка не убирается. Нужно досчитать до 10 и только затем вытащить иглу и отпустить складку.
- Нельзя делать укол в место с открытыми ранами, сыпью на коже, в области шрамов.
- Каждая новая инъекция должна выполняться в новое место, то есть колоть в одно и то же место запрещено.
Видео-урок по использованию шприц-ручки:
Иногда больным сахарным диабетом 2 типа приходится использовать инсулиновые шприцы. Флакон с раствором инсулина может содержать в 1 мл 40, 80 или 100 единиц. В зависимости от этого выбирается необходимый шприц.
Алгоритм введения инсулиновым шприцем:
- Спиртовой салфеткой необходимо протереть резиновую пробку флакона. Подождать пока высохнет спирт. Набрать в шприц необходимую дозу инсулина из флакона + 2 единицы, надеть колпачок.
- Обработать место инъекции спиртовой салфеткой, дождаться высыхания спирта.
- Снять колпачок, выпустить воздух, быстрым движением ввести иглу под углом 45 градусов в середину подкожного жирового слоя на всю ее длину, срезом кверху.
- Отпустить складку и медленно ввести инсулин.
- После извлечения иглы приложить к месту инъекции сухой ватный тампон.

Умение рассчитывать дозу инсулина и правильно выполнять инъекции – основа лечения сахарного диабета. Каждый больной обязан этому научиться. В начале заболевания все это кажется очень сложным, но пройдет совсем немного времени, и расчет дозировки и само введение инсулина будут происходить на автомате.
Инсулинотерапия – единственный в настоящее время способ продлить жизнь людям с 1 типом диабета и тяжелой формой 2 типа. Правильный расчет необходимой дозы инсулина позволяет максимально имитировать естественную выработку этого гормона у здоровых людей.
Алгоритм подбора дозировки зависит от вида применяемого препарата, выбранного режима инсулинотерапии, питания и особенностей физиологии больного сахарным диабетом. Уметь рассчитать начальную дозу, откорректировать количество препарата в зависимости от углеводов в еде, устранить эпизодические необходимо всем больным диабетом. В конечном итоге эти знания помогут избежать множественных осложнений и подарят десятилетия здоровой жизни.
Виды инсулина по времени действия
Подавляющая часть инсулина в мире выпускается на фармацевтических заводах при помощи генно-инженерных технологий. По сравнению с устаревшими препаратами животного происхождения, современные средства характеризуются высокой очисткой, минимумом побочных эффектов, стабильным, хорошо предсказуемым действием. Сейчас для лечения диабета применяют 2 разновидности гормона: человеческий и аналоги инсулина.
Молекула человеческого инсулина полностью повторяет молекулу гормона, вырабатываемого в организме. Это средства короткого действия, длительность их работы не превышает 6 часов. К этой же группе относятся и НПХ-инсулины средней длительности. Время действия у них больше, около 12 часов, благодаря добавлению в препарат белка протамина.
Аналоги инсулина по строению отличны от инсулина человека. Благодаря особенностям молекулы при помощи этих препаратов можно эффективнее компенсировать сахарный диабет. К ним относятся средства ультракороткого действия, начинающие снижать сахар спустя 10 минут после инъекции, длительного и сверхдлительного действия, работающие от суток до 42 часов.
| Вид инсулина | Время работы | Лекарственные средства | Назначение |
| Ультракороткий | Начало действия – спустя 5-15 мин, максимальный эффект – спустя 1,5 часа. | , Апидра, НовоРапид Пенфилл. | Применяются до еды. Могут быстро привести в норму глюкозу крови. Расчет дозировки зависит от количества углеводов, поступающих с пищей. Также используются для быстрой коррекции гипергликемии. |
| Короткий | Начинает действие через полчаса, пик приходится на 3 ч после введения. | , Хумулин Регуляр, Инсуман Рапид. | |
| Среднего действия | Работает 12-16 часов, пик — 8 часов после инъекции. | , Протафан, Биосулин Н, Генсулин Н, Инсуран НПХ. | Используются для нормализации сахара натощак. Благодаря длительности действия могут вкалываться 1-2 раза в сутки. Доза подбирается врачом в зависимости от веса больного, длительности сахарного диабета и уровня выработки гормонов в организме. |
| Длительный | Время действия – сутки, пик отсутствует. | , Левемир ФлексПен, Лантус. | |
| Сверхдлительный | Длительность работы – 42 часа. | Тресиба Пенфилл | Только для 2 типа диабета. Лучший выбор для больных, не способных самостоятельно сделать инъекцию. |
Расчет нужного количества инсулина длительного действия
В норме поджелудочная железа выделяет инсулин круглосуточно, примерно около 1 единицы в час. Это так называемый базальный инсулин. С его помощью поддерживается сахар в крови ночью и натощак. Чтобы имитировать фоновую выработку инсулина, применяют гормон среднего и длительного действия.
Больным с 1 типом диабета этого инсулина недостаточно, им требуются инъекции препаратов быстрого действия минимум трижды в сутки, до еды. А вот при 2 типе заболевания обычно достаточно одной-двух инъекций длинного инсулина, так как какое-то количество гормона выделяет дополнительно поджелудочная железа.
Расчет дозы инсулина длинного действия производится в первую очередь, так как без полного обеспечения базальных потребностей организма невозможно подобрать нужную дозировку короткого препарата, и после еды будут возникать периодические скачки сахара.
Алгоритм расчета дозы инсулина на сутки:
- Определяем вес больного.
- Умножаем вес на коэффициент от 0,3 до 0,5 при диабете 2 типа, если поджелудочная еще способна выделять инсулин.
- Используем коэффициент от 0,5 при 1 типе сахарного диабета в начале болезни, и 0,7 – спустя 10-15 лет от дебюта заболевания.
- От полученной дозы берем 30% (обычно до 14 ед) и распределяем на 2 введения – утреннее и вечернее.
- Дозировку проверяем в течение 3 дней: в первый пропускаем завтрак, во второй обед, в третий – ужин. В промежутки голода уровень глюкозы должен оставаться близким к норме.
- Если применяем НПХ-инсулин, проверяем гликемию перед ужином: в это время сахар может быть снижен из-за наступления пика действия препарата.
- На основании полученных данных корректируем расчет первоначальной дозы: уменьшаем или увеличиваем на 2 ед, до тех пор, пока гликемия не нормализуется.
Правильность дозировки гормона оценивается по следующим критериям:
- для поддержки нормальной гликемии натощак в сутки требуется не более 2 инъекций;
- отсутствует ночная (измерение проводится ночью в 3 часа);
- перед едой уровень глюкозы близок к целевому;
- доза длинного инсулина не превышает половины от общего количества препарата, обычно от 30%.
Потребность в коротком инсулине
Для расчета короткого инсулина применяют особое понятие – хлебная единица. Она равна 12 граммам углеводов. Одна ХЕ – это примерно ломтик хлеба, половина булочки, полпорции макарон. Узнать, сколько хлебных единиц находится на тарелке, можно при помощи весов и , в которых указано количество ХЕ в 100 г разных продуктов.
Со временем больные диабетом перестают нуждаться в постоянном взвешивании пищи, а учатся определять содержание в ней углеводов на глаз. Как правило, этого приблизительного количества достаточно для подсчета дозы инсулина и достижения нормогликемии.
Алгоритм подсчета дозировки короткого инсулина:
- Откладываем порцию еды, взвешиваем, определяем количество в ней ХЕ.
- Вычисляем нужную дозу инсулина: умножаем ХЕ на среднее количество вырабатываемого инсулина у здорового человека в данное время суток (см. таблицу ниже).
- Вводим препарат. Короткого действия – за полчаса до еды, ультракороткого – прямо перед едой или сразу после.
- Через 2 часа измеряем глюкозу крови, к этому времени она должна нормализоваться.
- При необходимости корректируем дозу: для уменьшения сахара на 2 ммоль/л нужна одна дополнительная единица инсулина.
Облегчить расчет инсулина поможет дневник питания, в котором указывается гликемия до и после еды, количество потребленных ХЕ, доза и вид введенного препарата. Подобрать дозу будет легче, если первое время питаться однотипно, употреблять за раз примерно одинаковые порции углеводов и белков. Считать ХЕ и вести дневник можно онлайн или в специальных программах для телефонов.
Режимы инсулинотерапии
Существует два режима инсулинотерапии: традиционный и интенсивный. Первый предусматривает постоянные дозы инсулина, рассчитанные врачом. Второй включает 1-2 инъекции заранее подобранного количества длинного гормона и несколько – короткого, который рассчитывается каждый раз до еды. Выбор режима зависит от тяжести заболевания и готовности пациента к самостоятельному контролю сахара крови.
Традиционный режим
Рассчитанная суточная доза гормона разбивается на 2 части: утреннюю (2/3 от общего количества) и вечернюю (1/3). Короткий инсулин составляет 30-40%. Можно использовать готовые смеси, в которых короткий и базальный инсулин соотносятся как 30:70.
Достоинства традиционного режима — отсутствие необходимости ежедневно использовать алгоритмы подсчета доз, редкие измерения глюкозы, раз в 1-2 дня. Его можно использовать для больных, которые не способны или не хотят постоянно контролировать свой сахар.
Главный недостаток традиционного режима – объем и время поступления инсулина в инъекциях абсолютно не соответствует синтезу инсулина у здорового человека. Если естественный гормон выделяется на поступление сахара, то здесь все происходит наоборот: чтобы достичь нормальной гликемии, приходится свое питание подстраивать под количество введенного инсулина. В итоге пациенты сталкиваются с жесткой диетой, каждое отступление от которой может закончиться или .
Интенсивный режим
Интенсивная инсулинотерапия общепризнана во всем мире как самый прогрессивный режим введения инсулина. Также она называется базис-болюсной, так как способна имитировать и постоянную, базисную, секрецию гормона, и болюсный инсулин, выделяемый в ответ на повышение глюкозы крови.
Несомненное достоинство этого режима – отсутствие диеты. Если пациент с диабетом овладел принципами правильного расчета дозировки и коррекции гликемии, он может питаться как любой здоровый человек.
Схема интенсивного применения инсулина:
| Необходимые инъекции | Вид гормона | |
| короткий | длинный | |
| До завтрака | ||
| До обеда | ||
| До ужина | ||
| Перед сном | ||
Конкретная суточная доза инсулина в этом случае отсутствует, она ежедневно меняется в зависимости от особенностей питания, уровня физических нагрузок или обострения сопутствующих заболеваний. Верхней границы количества инсулина нет, основной критерий правильности применения препарата – цифры гликемии. Больные сахарным диабетом, применяющие интенсивный режим, многократно в течение дня (около 7) должны использовать глюкометр и на основе данных измерения менять последующую дозу инсулина.
Многочисленными исследованиями доказано, что достичь нормогликемии при сахарном диабете можно исключительно при интенсивном использовании инсулина. У больных снижается (7% против 9% на традиционном режиме), на 60% уменьшается вероятность и , примерно на 40% реже нефропатия и проблемы с сердцем.
Коррекция гипергликемии
После начала использования инсулина необходимо скорректировать количество препарата на 1 ХЕ в зависимости от индивидуальных особенностей. Для этого берут средний углеводный коэффициент для данного приема пищи, вводят инсулин, через 2 часа измеряют глюкозу. Гипергликемия говорит о недостатке гормона, коэффициент нужно немного увеличить. При низком сахаре коэффициент уменьшаем. При постоянном ведении дневника через пару недель у вас будут данные о личной потребности в инсулине в разное время суток.
Даже при грамотно подобранном углеводном коэффициенте у больных сахарным диабетом может иногда возникать гипергликемия. Причиной ее могут стать инфекция, стрессовая ситуация, необычно маленькая физическая активность, гормональные изменения. При выявлении гипергликемии к болюсному инсулину прибавляют корректирующую дозу, так называемую подколку.
Для более точного вычисления дозы подколки можно использовать корректировочный коэффициент. Для короткого инсулина он равен 83/суточный инсулин, для ультракороткого – 100/суточный инсулин. Например, для снижения сахара на 4 ммоль/л больной с суточной дозой 40 ед, применяющий в качестве болюсного препарата Хумалог, должен сделать такой расчет: 4/(100/40) = 1,6 единиц. Округляем это значение до 1,5, прибавляем к следующей дозе инсулина и вводим его перед едой, как обычно.
Причиной гипергликемии может стать и неправильная техника введения гормона:
- Короткий инсулин лучше вкалывать в живот, длинный – в бедро или ягодицу.
- Точный промежуток от инъекции до приема пищи указан в инструкции к препарату.
- Шприц не вынимают 10 секунд после вкола, все это время удерживают складку кожи.
Если инъекция делается правильно, видимые причины гипергликемии отсутствуют, а сахар продолжает регулярно подниматься, нужно посетить лечащего врача, чтобы увеличить дозу базисного инсулина.
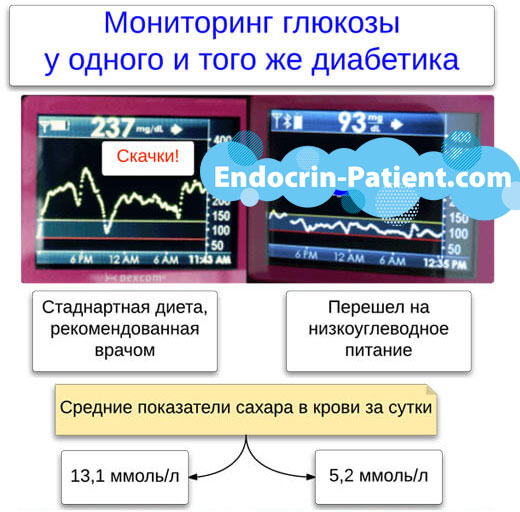
Расчет дозы инсулина: узнайте все, что нужно. Научитесь обходиться минимальными дозами и держать сахар 3,9-5,5 ммоль/л стабильно 24 часа в сутки . Можно прекратить скачки уровня глюкозы в крови даже при тяжелом диабете 1 типа у взрослых и детей. И тем более, держать нормальный сахар, как у здоровых людей, при диабете 2 типа. Разберитесь, как подбирать оптимальные дозы инсулина с учетом индивидуального течения диабета.
Читайте ответы на вопросы:
Нужно несколько суток понаблюдать за поведением сахара в крови у диабетика в разные часы, а потом уже подбирать схему инсулинотерапии.
 Инсулин в лечении диабета 2 и 1 типа
Инсулин в лечении диабета 2 и 1 типа Обратите внимание, что большие дозы инсулина действуют нестабильно и непредсказуемо. Сила их действия в разные дни может отличаться на ±56%. Чтобы хорошо контролировать диабет, нужно справиться с этой проблемой. Основное средство - переход на , которая понижает дозировки в 2-8 раз.
Диабетикам, которые ограничивают свое потребление углеводов, не следует колоть никакой инсулин более 8 ЕД за раз. Если вам требуется более высокая доза, разделите ее на 2-3 примерно равных укола. Сделайте их один за другим в разные места тем же шприцем.
Лечение диабета инсулином - с чего начать:
Многие диабетики, которые лечатся инсулином, считают, что эпизодов низкого сахара в крови избежать невозможно. Они думают, что жуткие приступы гипогликемии - это неизбежный побочный эффект. На самом деле, можно держать стабильно нормальный сахар даже при тяжелом аутоиммунном заболевании. А тем более, при сравнительно легком диабете 2 типа. Нет необходимости искусственно завышать свой уровень глюкозы в крови, чтобы застраховаться от опасной гипогликемии. Посмотрите видео, в котором обсуждает эту проблему. Узнайте, как балансировать питание и дозы инсулина.
Ниже приводятся ответы на вопросы, которые часто возникают у пациентов.
В каких продуктах содержится инсулин?
Никакие пищевые продукты не содержат инсулин. Также пока еще не существует таблеток, содержащих этот гормон. Потому что при введении через рот он разрушается в желудочно-кишечном тракте, не попадает в кровь и не оказывает влияния на обмен глюкозы. На сегодняшний день инсулин для снижения сахара в крови можно ввести в организм только с помощью уколов. Существуют препараты в виде аэрозолей для ингаляции, но использовать их не следует, потому что они не обеспечивают точную и стабильную дозировку. Хорошая новость: иголки у инсулиновых шприцев и шприц-ручек настолько тонкие, что можно научиться .
При каких показателях сахара в крови назначают колоть инсулин?
Кроме самых тяжелых случаев, диабетикам нужно в первую очередь перейти на и 3-7 дней посидеть на ней, наблюдая за своим сахаром в крови. Может оказаться, что уколы инсулина вам вообще не нужны.
Целевые показатели сахара в крови - 3,9-5,5 ммоль/л стабильно 24 часа в сутки. Пациенты, имеющие лишний вес, подключают к диете еще прием лекарства Галвус Мет, Глюкофаж или Сиофор, постепенно повышая его дозировку.
Читайте о таблетках, содержащих метформин:
Перейдя на здоровое питание и начав принимать метформин, нужно 3-7 суток собирать информацию о поведении сахара в течение каждого дня. Накопив эти сведения, их используют для подбора оптимальных доз инсулина.
Диета, метформин и физическая активность должны вместе привести уровень глюкозы в норму, как у здоровых людей, - 3,9-5,5 ммоль/л стабильно 24 часа в сутки. Если таких показателей достигнуть не удается, подключите еще уколы инсулина.
Не соглашайтесь жить с сахаром 6-7 ммоль/л, а тем более, выше! Эти цифры официально считаются нормальными, но на самом деле они повышенные. При них осложнения диабета развиваются, хоть и медленно. Сотни тысяч диабетиков, которые страдают от проблем с ногами, почками и зрением, горько жалеют о том, что в свое время поленились или побоялись колоть себе инсулин. Не повторяйте их ошибку. Используйте низкие, аккуратно рассчитанные дозы, чтобы добиться показателей стабильно ниже 6,0 ммоль/л.
Часто бывает нужно колоть продленный инсулин на ночь, чтобы иметь нормальный сахар на следующее утро натощак. Прочитайте, . В первую очередь, разберитесь, нужны ли вам инъекции препаратов продленного действия. Если они необходимы, начните их выполнять.
Читайте о препаратах инсулина продленного действия:
Тресиба - настолько выдающийся препарат, что администрация сайта подготовила видео-ролик о нем.
Начав колоть инсулин, не вздумайте отказываться от диеты. При наличии лишнего веса продолжайте принимать таблетки . Постарайтесь найти время и силы, чтобы заниматься физкультурой.
Измеряйте свой сахар перед каждым приемом пищи, а также через 3 часа после него. Нужно в течение нескольких дней определить, после каких приемов пищи уровень глюкозы регулярно повышается на 0,6 ммоль/л и более. Перед этими трапезами нужно колоть короткий или ультракороткий инсулин. Это поддерживает поджелудочную железу в тех ситуациях, когда она самостоятельно плохо справляется. Читайте подробнее о подборе оптимальных дозировок перед едой.
Важно! Все препараты инсулина очень хрупкие, легко портятся. Изучите и старательно выполняйте их.
Может обнаружиться сахар 9,0 ммоль/л и выше, даже несмотря на строгое соблюдение диеты. В таком случае, нужно сразу начинать делать уколы, а уже потом подключать и другие лекарства. Также больные диабетом 1 типа и худощавые люди, у которых диагностировали диабет 2 типа, начинают использовать инсулин сразу после низкоуглеводного питания, минуя таблетки.

При высоких показателях глюкозы в крови нужно сразу начинать инсулинотерапию, вредно тянуть время.
Какая максимальная доза инсулина в сутки?
Никаких ограничений на максимальную суточную дозу инсулина нет. Ее можно повышать до тех пор, пока уровень глюкозы у больного диабетом не придет в норму. В профессиональных журналах описаны случаи, когда больные диабетом 2 типа получали по 100-150 ЕД в сутки. Другой вопрос, что высокие дозы гормона стимулируют отложения жира в организме и ухудшают течение диабета.
Сайт сайт учит, как держать стабильно нормальный сахар 24 часа в сутки и при этом обходиться минимальными дозами. Подробнее читайте и . В первую очередь, следует перейти на . Диабетикам, которые уже лечатся инсулином, после перехода на новое питание нужно сразу понижать дозировки в 2-8 раз.

Сколько инсулина нужно на 1 хлебную единицу (ХЕ) углеводов?
Считается, что на одну хлебную единицу (ХЕ), которую съели на обед или ужин, нужно вколоть 1,0-1,3 ЕД инсулина. На завтрак - больше, до 2,0-2,5 ЕД. На самом деле, эта информация не точная. Лучше ее не использовать для реального расчета доз инсулина. Потому что у разных диабетиков чувствительность к этому гормону может отличаться в несколько раз. Она зависит от возраста и массы тела пациента, а также от других факторов, перечисленных в таблице ниже.
Доза инсулина перед едой, которая будет подходящей для взрослого или подростка, может отправить на тот свет маленького ребенка-диабетика. С другой стороны, ничтожная доза, которая будет достаточной для ребенка, практически не подействует на взрослого больного диабетом 2 типа, имеющего лишний вес.
Вам нужно аккуратно выяснить методом проб и ошибок, сколько граммов съеденных углеводов покрывает 1 ЕД инсулина. Ориентировочные данные приводятся в . Их нужно уточнять индивидуально для каждого диабетика, накапливая статистику действия уколов на его организм. - это реальная и серьезная опасность. Чтобы избежать ее начинают лечение с заведомо низких, недостаточных доз. Их медленно и осторожно повышают с интервалом 1-3 дня.
Варианты диеты в зависимости от диагноза:
Сайт сайт объясняет, как использовать для лечения диабета. Перейдя на эту диету, вы сможете прекратить скачки уровня глюкозы и держать сахар в крови стабильно 3,9-5,5 ммоль/л, как у здоровых людей.
Диабетики, которые соблюдают здоровую диету, считают своё потребление углеводов не в хлебных единицах, а в граммах. Потому что хлебные единицы лишь вносят путаницу, не принося никакой пользы. На низкоуглеводной диете максимальное потребление углеводов не превышает 2,5 ХЕ сутки. Поэтому считать дозы инсулина по хлебным единицам не имеет смысла.
На сколько снижает сахар 1 единица инсулина?
Материалы ФГБУ «Эндокринологический научный центр» Минздрава РФ говорят, что 1 единица инсулина снижает сахар крови в среднем на 2,0 ммоль/л. Эта цифра явно занижена. Указанной информацией пользоваться бесполезно и даже опасно. Потому что инсулин действует по-разному на всех диабетиков. На худощавых взрослых, больных диабетом 1 типа, а также на детей он действует намного сильнее. Кроме случаев, когда правила хранения были нарушены и инсулин испортился.
Разные препараты этого гормона значительно отличаются между собой по силе. Например, ультракороткие виды инсулина Хумалог, НовоРапид и Апидра примерно в 1.5 раза сильнее, чем короткий Актрапид. Виды инсулина сверхдлинного, продленного, среднего, короткого и ультракороткого действия работают каждый по-своему. Они по-разному влияют на сахар в крови. Цели их введения и методы расчёта дозировок ничуть не похожи. Невозможно использовать какой-то средний показатель эффективности для всех них.
Читайте о препаратах короткого и ультракороткого инсулина:
Пример. Допустим, вы методом проб и ошибок установили, что 1 ЕД препарата НовоРапид снижает ваш уровень глюкозы на 4,5 ммоль/л. После этого вы узнали про чудодейственную и перешли на нее. говорит, что короткий инсулин подходит для низкоуглеводной диеты лучше, чем ультракороткий. Поэтому вы собираетесь сменить НовоРапид на Актрапид, который ориентировочно в 1,5 раза слабее. Для расчета начальной дозы вы предполагаете, что 1 ЕД снизит ваш сахар на 4,5 ммоль/л / 1,5 = 3,0 ммоль/л. Дальше вы в течение нескольких дней уточните эту цифру по результатам действия первых уколов.
Каждому диабетику нужно методом проб и ошибок точно узнать, на сколько снижает его уровень глюкозы 1 единица инсулина, который он себе колет. Не желательно использовать для расчета своих индвидуальных доз среднюю цифру, взятую из интернета. Однако нужно с чего-то начать. Для расчета начальной дозы вы можете использовать следующую информацию, которую дает доктор Бернстайн.
примерно на 3 ммоль/л. Чем больше весит пациент и выше содержание жира у него в организме, тем слабее действует инсулин. Зависимость между массой тела и силой действия инсулина является обратной пропорциональной, линейной. Например, у тучного больного диабетом 2 типа, имеющего массу тела 126 кг, 1 ЕД препарата Хумалог, Апидра или НовоРапид будет снижать сахар ориентировочно на 1,5 ммоль/л.

Чтобы рассчитать подходящую дозу, нужно составить пропорцию с учетом массы тела диабетика. Если вы не знаете, как составить пропорцию, и не умеете считать без ошибок, лучше даже не пытайтесь. Обратитесь за помощью к кому-то продвинутому в арифметике. Потому что ошибка в дозировке сильнодействующего быстрого инсулина может иметь тяжелые последствия, даже убить пациента.
Тренировочный пример. Предположим, что диабетик весит 71 кг. Его быстрый инсулин - например, НовоРапид. Рассчитав пропорцию, можно узнать, что 1 ЕД этого препарата снизит сахар на 2,66 ммоль/л. Сошелся ли ваш ответ с этой цифрой? Если да, значит, в порядке. Повторим, что указанный методод подходит лишь для расчета первой, стартовой дозы. Цифру, которую вы получаете, рассчитав порпорцию, нужно уточнять по результатам действия уколов.
На сколько снижает сахар 1 ЕД - это зависит от массы тела, возраста, уровня физической активности человека, используемого препарата и многих других факторов.
Факторы, влияющие на чувствительность к инсулину
| Уровень сахара в крови | Сахар в крови выше 10-11 ммоль/л существенно понижает чувствительность к инсулину. Например диабетику нужно вколоть 1 ЕД, чтобы снизить сахар с 8 до 5 ммоль/л. Однако, чтобы снизить сахар с 13 до 10 ммоль/л, ему может понадобиться доза на 25-50% больше. |
| Масса тела, жировые запасы в организме | Чем больше жира в организме, тем ниже чувствительность к инсулину. К сожалению, высокие дозы этого гормона стимулируют отложения жира. А ожирение в свою очередь... Возникает порочный круг. Разорвать его можно с помощью , физкультуры и приема лекарства . |
| Возраст больного диабетом | У детей чувствительность к инсулину очень высокая. Например, есть два больных диабетом 1 типа - взрослый, весящий 60 кг, и ребенок, имеющий массу тела 20 кг. Можно предположить, что доза для ребенка в 3 раза ниже, чем для взрослого. На самом деле, ребёнку требуется доза инсулина в 7-10 раз ниже. При попытке вколоть 1/3 взрослой дозы будет тяжелая гипогликемия. |
| Прием таблеток от диабета | Метформин - таблетки, которые используются чтобы повысить чувствительность к инсулину у диабетиков, имеющих лишний вес. Есть также лекарства, которые стимулируют поджелудочную железу вырабатывать больше этого гормона. Но их принимать не следует. Подробнее см. . |
| Другие лекарства | Мочегонные лекарства, бета-блокаторы, нестероидные противовоспалительные средства, гормональные контрацептивы, L-тироксин могут слегка повышать сахар в крови и требуемые дозировки инсулина. Ингибиторы МАО и антидепрессанты могут оказывать противоположное действие. Обсудите с врачом! |
| Время суток | Примерно с 4 до 9 часов утра потребность в инсулине повышается из-за феномена утренней зари. Из-за этого трудно привести в норму сахар утром натощак. Доза быстрого инсулина перед завтраком должно быть ориентировочно на 20% выше, чем на такое же количество съеденных углеводов в обед и на ужин. Подробнее читайте, . |
| Гастропарез и другие проблемы с пищеварением | Гастропарез - это нарушение движения пищи из желудка в кишечник. Оно вызывается диабетическим поражением автономной нервной системы, контролирующей пищеварение. Эта проблема может усложнить подбор подходящей схемы уколов и лекарств. Подробнее читайте статью “Диабетический гастропарез ”. |
| Воспалительные инфекционные заболевания | Острое и хроническое воспаление значительно понижает чувствительность к инсулину. Во время простуды и других инфекционных заболеваний дозировки нужно повышать в 1,5-2 раза, чтобы держать глюкозу крови в норме. Частые причины необъяснимо высокого сахара - скрытая вирусная или бактериальная инфекция, кариес зубов. |
| Погода, температура воздуха | В теплую погоду чувствительность к длинному и быстрому инсулину выше. Соответственно, дозировки должны быть ниже. В холодную погоду - наоборот. Вероятно, пасмурная погода, отсутствие солнца влияет так же, как и холод. |
| Физическая активность | Занятия физкультурой сложно влияют на показатели сахара в крови. Как правило, они сильно понижают требуемые дозировки инсулина, но иногда могут и повышать их. Желательно выбирать виды физической активности, которые не стимулируют выброс гормонов стресса в кровь. |
| Стресс, продолжительность и качество сна | Острый стресс заставляет сахар у диабетиков взлетать. рекомендует принимать лекарство пропранолол для профилактики перед экзаменами и другими острыми ситуациями. Недосыпание понижает чувствительность к инсулину. Хронический стресс не должен быть отговоркой, чтобы срываться с лечебного режима. |
| Кофеин в больших дозах | Чрезмерное употребление кофеина повышает сахар в крови и требуемые дозировки инсулина. Ограничивайтесь двумя-тремя чашками кофе в день. Избавьтесь от кофеиновой зависимости. |
| Место и глубина инъекции | Нужно регулярно менять места инъекций, чтобы усвоение гормона не ухудшалось. Самые опытные и продвинутые диабетики иногда колят инсулин внутримышечно, когда им нужно быстро сбить повышенный сахар. Не пытайтесь делать это самостоятельно. Пусть врач вас научит, если хотите. Читайте также, . |
| Гормональный фон у женщин | Перед началом менструации у женщин часто бывает задержка жидкости в организме и прибавка массы тела до 2 кг. Чувствительность к инсулину при этом понижается. Его дозировки нужно немного повысить. В первой половине беременности чувствительность к инсулину очень возрастает, вплоть до ремиссии диабета. Зато во второй половине и до самых родов она сильно понижается. |
| Употребление алкоголя | Умеренное потребление алкогольных напитков, не содержащих углеводов, не оказывает существенного влияния на сахар в крови. Но если сильно напиться, риск повышается во много раз. Диабетикам, которые лечатся инсулином, напиваться категорически нельзя. Подробнее читайте статью “ ”. |
Чем выше чувствительность, тем сильнее каждая введенная единица (ЕД) инсулина понижает сахар. Ориентировочные цифры приводятся в , а также в . Эти данные можно использовать только для расчета стартовой дозировки. Дальше их нужно уточнять индивидуально для каждого диабетика по результатам действия предыдущих уколов. Не ленитесь аккуратно подобрать оптимальные дозировки, чтобы держать уровень глюкозы 4,0-5,5 ммоль/л стабильно 24 часа в сутки.
Сколько единиц инсулина нужно, чтобы снизить сахар на 1 ммоль/л?
Ответ на этот вопрос зависит от следующих факторов:
- возраст диабетика;
- масса тела;
- уровень физической активности.
Еще несколько важных факторов перечислены в таблице выше. Накопив информацию за 1-2 недели уколов, вы сможете рассчитать, насколько 1 ЕД инсулина понижает сахар. Результаты будет разными для препаратов длинного, короткого и ультракороткого действия. Зная эти цифры, легко провести расчет дозы инсулина, которая снизит сахар в крови на 1 ммоль/л.

Ведение дневника и расчёты доставляют хлопоты и отнимают некоторое время. Однако это единственный способ, чтобы подобрать оптимальные дозировки, держать стабильно нормальный уровень глюкозы и защититься от осложнений диабета.
Когда проявится результат от укола?
Этот вопрос требует подробного ответа, потому что разные виды инсулина начинают действовать с разной скоростью.
Препараты инсулина делятся на:
- продленные - Лантус, Туджео, Левемир, Тресиба;
- средние - Протафан, Биосулин Н, Инсуман Базал ГТ, Ринсулин НПХ, Хумулин НПХ;
- быстрого действия - Актрапид, Апидра, Хумалог, НовоРапид, отечественные.
Бывают также двухфазные смеси - например, Хумалог Микс, НовоМикс, Росинсулин М. Однако не рекомендует их использовать. На этом сайте они не обсуждаются. Чтобы достигнуть хорошего контроля диабета, нужно перейти с этих препаратов на одновременное использование двух видов инсулина - продленного и быстрого (короткого или ультракороткого).
Дальше подразумевается, что диабетик соблюдает и получает низкие дозы инсулина, которые соответствуют ей. Эти дозы в 2-7 раз ниже тех, к которым привыкли врачи. Лечение диабета инсулином по методам доктора Бернстайна позволяет достигнуть стабильных показателей сахара в крови 3,9-5,5 ммоль/л. Это реально даже при тяжелых нарушениях обмена глюкозы. Однако инсулин в низких дозах начинает работать позже и прекращает действовать раньше, чем в стандартных высоких дозах.
Быстрый (короткий и ультракороткий) инсулин начинает действовать через 10-40 минут после укола, в зависимости от введенного препарата и дозы. Однако это не значит, что уже через 10-40 минут глюкометр покажет снижение сахара. Чтобы проявился эффект, нужно измерять уровень глюкозы не раньше, чем через 1 час. Лучше делать это позже - через 2-3 часа.
Изучите подробную . Не следует колоть большие дозы этих препаратов, чтобы получить быстрый эффект. Вы почти наверняка введете себе больше гормона, чем следует, и это приведет к гипогликемии. Будет дрожание рук, нервозность и другие неприятные симптомы. Возможна даже потеря сознания и летальный исход. Осторожно обращайтесь с инсулином быстрого действия! Прежде чем использовать, тщательно разберитесь, как он действует и как определить подходящую дозировку.
Препараты инсулина среднего и продленного действия начинают работать через 1-3 часа после укола. Они дают плавный эффект, который сложно отследить с помощью глюкометра. Одно-единственное измерение сахара может ничего не показать. Нужно проводить самоконтроль уровня глюкозы в крови несколько раз на протяжении каждого дня.

Диабетики, которые делают себе уколы продленного инсулина с утра, видят их результаты вечером, по итогам целого дня. Полезно строить наглядные графики показателей сахара. В дни, когда ставили продленный инсулин, они будут существенно отличаться в лучшую сторону. Конечно, если доза препарата грамотно подобрана.
Укол продленного инсулина, который делают на ночь, дает результат на следующее утро. Улучшается показатель сахара натощак. Кроме утреннего измерения, можно также контролировать уровень глюкозы в середине ночи. Желательно проверять сахар ночью в первые дни лечения, когда есть риск переборщить со стартовой дозой. Поставьте будильник, чтобы проснуться в нужное время. Измерьте сахар, зафиксируйте результат и спите дальше.
Изучите перед началом лечения диабета этим средством.
Сколько инсулина нужно вколоть, если у диабетика сахар очень поднялся?
Требуемая доза зависит не только от показателя сахара в крови, но еще от массы тела, а также от индивидуальной чувствительности пациента. Существует много факторов, которые влияют на чувствительность к инсулину. Они перечислены выше на этой странице.
Вам пригодится . Препараты короткого и ультракороткого действия вводят диабетикам, когда нужно быстро сбить повышенный сахар. Инсулин продленного и среднего действия в таких ситуациях применять не следует.
Кроме укола инсулина, диабетику будет полезно выпить много воды или травяного чая. Конечно, без меда, сахара и других сладостей. Выпитая жидкость разбавляет кровь, снижает концентрацию глюкозы в ней, а также помогает почкам вывести из организма часть лишней глюкозы.
Диабетику нужно точно установить, на сколько 1 ЕД инсулина снижает его уровень глюкозы. Это можно узнать в течение нескольких дней или недель методом проб и ошибок. Полученную цифру при каждом расчете дозы нужно корректировать на погоду, инфекционные заболевания и другие факторы.
Бывают ситуации, когда сахар уже подскочил, нужно его срочно сбивать, а накопить точные данные методом проб и ошибок еще не успели. Как рассчитать дозу инсулина в таком случае? Придется использовать ориентировочную информацию.
Способ расчета дозы, приведенный ниже, вы можете использовать на свой страх и риск. Передозировка инсулина может вызвать неприятные симптомы, нарушение сознания и даже летальный исход.
У взрослого человека, имеющего массу тела 63 кг, 1 ЕД ультракороткого инсулина Хумалог, Апидра или НовоРапид снижает сахар в крови примерно на 3 ммоль/л. Чем больше масса тела и выше содержание жира в организме, тем слабее действует инсулин. Например, у тучного больного диабетом 2 типа, весящего 126 кг, 1 ЕД препарата Хумалог, Апидра или НовоРапид будет снижать сахар ориентировочно на 1,5 ммоль/л. Нужно составить пропорцию с учетом массы тела диабетика.
Если вы не знаете, как составить пропорцию, и не уверены, что можете точно посчитать, то лучше даже не пытайтесь. Обратитесь за помощью к кому-то грамотному. Ошибка в дозировке короткого или ультракороткого инсулина может иметь тяжелые последствия, даже убить пациента.
Допустим, диабетик весит 71 кг. Его быстрый инсулин - например, Апидра. Составив пропорцию, вы рассчитали, что 1 ЕД снизит сахар на 2,66 ммоль/л. Допустим, уровень глюкозы в крови у больного 14 ммоль/л. Нужно его снизить до 6 ммоль/л. Разница с целевым показателем: 14 ммоль/л - 6 ммоль/л = 8 ммоль/л. Требуемая доза инсулина: 8 ммоль/л / 2,66 ммоль/л = 3,0 ЕД.
Еще раз повторим, что это ориентировочная доза. Она гарантированно не будет идеально подходящей. Можете вколоть на 25-30% меньше, чтобы снизить риск гипогликемии. Указанный метод расчета следует использовать, только если пациент еще не накопил точную информацию методом проб и ошибок.
Препарат Актрапид - примерно в 1,5 раза слабее, чем Хумалог, Апидра или НовоРапид. Также он позже начинает действовать. Тем не менее, доктор Бернстайн рекомендует использовать именно его. Потому что короткий инсулин лучше совместим с низкоуглеводной диетой, чем ультракороткий.
Метод расчета дозы инсулина, приведенный выше, не подходит для детей-диабетиков. Потому что у них чувствительность к инсулину в несколько раз выше, чем у взрослых. Укол быстрого инсулина в дозе, рассчитанной по указанному методу, наверняка вызовет у ребенка тяжелую гипогликемию.
Какие особенности расчета дозы инсулина для детей-диабетиков?
У детей-диабетиков до подросткового возраста чувствительность к инсулину в несколько раз выше, чем у взрослых. Поэтому детям требуются ничтожные дозы, по сравнению со взрослыми пациентами. Как правило, родителям, которые контролируют диабет у своих детей, приходится разбавлять инсулин физиологическим раствором, купленным в аптеке. Это помогает точно колоть дозы кратностью 0,25 ЕД.
Выше мы разобрали, как рассчитать дозу инсулина для взрослого, имеющего массу тела 63 кг. Допустим, ребенок-диабетик весит 21 кг. Можно предположить, что ему потребуется дозы инсулина в 3 раза меньше, чем взрослому, при одинаковых показателях глюкозы в крови. Но это предположение будет неверным. Подходящая доза, скорее всего окажется не в 3, а в 7-9 раз меньше.
Для детей-диабетиков имеется значительный риск эпизодов низкого сахара, вызванных передозировкой инсулина. Чтобы избежать передозировки, начинают уколы инсулина с заведомо низких доз. Дальше их медленно повышают, пока уровень глюкозы в крови не станет стабильно нормальным. Нежелательно использовать сильнодействующие препараты Хумалог, Апидра и НовоРапид. Попробуйте Актрапид вместо них.

Детям до 8-10 лет можно начинать колоть инсулин с дозы 0,25 ЕД. Многие родители сомневаются, что такая “гомеопатическая” доза даст какой-то эффект. Однако, скорее всего, вы по показателям глюкометра заметите эффект уже от первого укола. При необходимости повышайте дозу на 0,25-0,5 ЕД каждые 2-3 дня.
Сведения о расчете доз инсулина, приведенные выше, подходят детям-диабетикам, которые строго соблюдают . Фрукты и другие следует исключить полностью. Ребенку нужно объяснить последствия, к которым приводит употребление вредной пищи. Нет необходимости использовать инсулиновую помпу. Однако желательно носить систему непрерывного мониторинга глюкозы, если вы можете себе это позволить.